Quando o assunto é cirurgia de coluna, muita gente ainda imagina um procedimento grande, com cortes extensos e uma recuperação longa.
Esse receio é comum. Durante muitos anos, a maior parte das cirurgias da coluna era mesmo feita com abordagens mais amplas, o que aumentava o trauma muscular, o tempo de internação e o período de recuperação.
Com a evolução da tecnologia e da técnica cirúrgica, isso começou a mudar. Hoje, em casos bem selecionados, já é possível tratar algumas doenças da coluna com acessos menores e muito mais precisão. É nesse cenário que a endoscopia de coluna ganhou espaço.
Apesar do interesse crescente por esse tipo de procedimento, ainda existe bastante confusão sobre o que ele realmente é. Muita gente imagina que a endoscopia resolve qualquer dor nas costas ou que ela substitui toda e qualquer cirurgia aberta. Não é assim.
O que é a endoscopia de coluna
A endoscopia de coluna é uma técnica cirúrgica minimamente invasiva em que o cirurgião acessa a região da coluna por uma incisão pequena, geralmente na faixa de poucos milímetros, utilizando uma câmera de alta resolução acoplada a um sistema óptico.
Essa câmera transmite imagens ampliadas para um monitor, permitindo a visualização direta de estruturas como raízes nervosas, disco intervertebral, ligamentos e outras partes envolvidas na compressão. A partir daí, o médico consegue tratar o problema com instrumentos delicados, direcionados ao ponto exato da lesão.
Em termos simples, a proposta da técnica é chegar ao local da compressão com menos agressão aos músculos e tecidos ao redor. O objetivo final continua sendo o mesmo das outras cirurgias da coluna: descomprimir o nervo, aliviar os sintomas e recuperar a função.
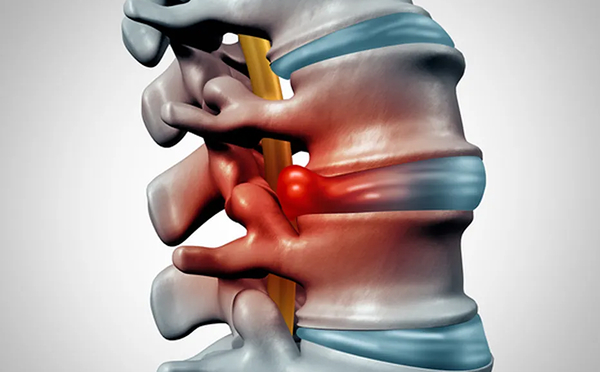
Essa abordagem é especialmente conhecida no tratamento de hérnia de disco lombar, mas seu uso também pode ser discutido em alguns casos de estenose e outras condições selecionadas.
Como funciona o procedimento
A cirurgia é realizada com auxílio de imagem, normalmente por radioscopia, para que o acesso seja guiado até a área exata da lesão. Depois da marcação do trajeto, o cirurgião faz uma pequena incisão e introduz uma cânula, que funciona como o portal de trabalho.
É por essa cânula que entram o endoscópio e os instrumentos necessários para o procedimento. A imagem aparece ampliada no monitor, o que permite identificar com precisão a estrutura que está comprimindo a raiz nervosa.
Visualização direta
A câmera permite observar o nervo, o disco e os tecidos ao redor com grande detalhamento, sem necessidade de uma abertura extensa.
Acesso focal
O tratamento é feito de maneira direcionada à área do problema, com menor dissecção muscular do que nas abordagens convencionais.
Descompressão do nervo
Dependendo do caso, o cirurgião pode remover fragmentos de hérnia, ampliar o espaço ao redor da raiz nervosa ou tratar o ponto de compressão.
Em alguns casos, o procedimento pode ser realizado com anestesia geral. Em situações específicas, dependendo da técnica utilizada e da avaliação da equipe, também pode haver uso de sedação. Essa decisão não é padronizada para todo paciente e depende do planejamento cirúrgico.
Para quais problemas a endoscopia de coluna costuma ser usada
O uso mais conhecido da endoscopia de coluna é no tratamento da hérnia de disco, especialmente quando a hérnia está comprimindo uma raiz nervosa e provocando sintomas persistentes, como dor irradiada para a perna ou para o braço, dormência, formigamento e, em alguns casos, perda de força.
Além da hérnia, a técnica também pode ser considerada em certos casos de estenose da coluna, que é o estreitamento do canal vertebral ou das saídas dos nervos. Nessa situação, o objetivo também é liberar a estrutura nervosa que está sendo comprimida.
Em linhas gerais, a endoscopia costuma entrar na conversa quando existe uma compressão mecânica bem localizada e tecnicamente acessível por essa via.
- Hérnia de disco lombar
- Hérnia de disco cervical em casos selecionados
- Estenose foraminal ou de canal em situações específicas
- Compressões nervosas bem localizadas
- Casos em que o planejamento cirúrgico favorece uma abordagem minimamente invasiva
Isso não significa que qualquer pessoa com dor lombar seja candidata ao procedimento. Dor nas costas, sozinha, sem compressão nervosa definida e sem correlação clínica, não é indicação automática de cirurgia.
Quando a cirurgia entra em consideração
Um ponto importante precisa ser claro: na maioria dos pacientes, a cirurgia não é a primeira etapa do tratamento.
O mais comum é começar por medidas conservadoras, como medicação, fisioterapia, reabilitação, controle de sobrecarga e, em alguns casos, procedimentos de dor. A decisão cirúrgica aparece quando existe falha dessas medidas ou quando os sintomas passam a comprometer de forma importante a rotina e a função.
De maneira geral, a cirurgia pode ser considerada quando o paciente apresenta:
- Dor persistente que não melhora com tratamento clínico adequado
- Dor irradiada compatível com compressão nervosa
- Dormência ou formigamento persistentes
- Perda de força ou piora neurológica
- Alteração confirmada em exames de imagem que combina com o quadro clínico
Aqui existe um detalhe essencial: exame de imagem sozinho não decide cirurgia. Há pacientes com hérnia de disco na ressonância que não precisam operar, e há pacientes com sintomas bem marcantes em que o tratamento cirúrgico passa a fazer sentido. O que pesa é a soma entre história clínica, exame físico e imagem.
Qual é a diferença para a cirurgia tradicional
A diferença principal não está na intenção da cirurgia, e sim no caminho usado para chegar ao problema.
Na cirurgia aberta tradicional, o acesso costuma exigir uma exposição maior da coluna, com mais afastamento muscular e uma abertura mais ampla. Já na endoscopia, o trajeto é menor e mais focal.
Cirurgia aberta
Em geral, envolve uma exposição maior da área operada, com mais manipulação dos tecidos para alcançar a estrutura que precisa ser tratada.
Endoscopia de coluna
Busca atingir o ponto exato da compressão com um acesso menor, preservando melhor músculos e tecidos ao redor em casos adequados.
Isso pode impactar diretamente o pós-operatório, especialmente em relação à dor inicial, ao tempo de internação e ao retorno mais precoce às atividades leves. Mas é importante evitar simplificações: cirurgia minimamente invasiva não significa cirurgia sem risco nem recuperação instantânea.
Principais benefícios da endoscopia de coluna
Quando bem indicada, a endoscopia de coluna pode oferecer vantagens importantes. Elas não aparecem porque a técnica é “moderna”, mas porque o acesso menor tende a reduzir o trauma local.
- Menor agressão muscular
- Incisão pequena
- Menor sangramento em muitos casos
- Pós-operatório potencialmente mais confortável
- Alta hospitalar mais precoce em pacientes selecionados
- Retorno mais rápido às atividades leves, conforme orientação médica
Em algumas situações, o paciente consegue levantar no mesmo dia e ir para casa em poucas horas ou no dia seguinte. Isso depende do tipo de procedimento, da resposta individual, do horário da cirurgia e da conduta da equipe.
Limitações e quando ela não é indicada
Nem toda condição da coluna pode ser tratada por endoscopia. Essa é uma das ideias mais importantes para evitar expectativa errada.
Casos com instabilidade vertebral importante, deformidades estruturais, doenças mais extensas ou situações mais complexas podem exigir outras abordagens cirúrgicas. Em outras palavras, existem cenários em que a melhor cirurgia não é a endoscopia.
- Instabilidade da coluna
- Deformidades importantes, como certos casos de escoliose
- Lesões mais extensas ou de acesso inadequado para a técnica
- Quadros que exigem outro tipo de reconstrução ou instrumentação
Além disso, a endoscopia exige treinamento específico. Como o campo de trabalho é menor e a técnica é bastante precisa, a experiência do cirurgião faz diferença direta no resultado.
Como é a recuperação depois da endoscopia de coluna
A recuperação costuma ser mais rápida do que a observada em cirurgias abertas tradicionais, mas isso não significa ausência de cuidados.
Em muitos casos, o paciente consegue sentar, levantar e dar os primeiros passos poucas horas após o procedimento. A alta pode acontecer no mesmo dia ou no dia seguinte, dependendo da evolução clínica e da orientação da equipe.
Nos primeiros dias, ainda pode haver desconforto local, necessidade de medicação e restrições temporárias de esforço. O retorno ao trabalho depende do tipo de atividade exercida. Atividades leves tendem a ser retomadas antes de trabalhos com carga física.
Outro ponto essencial é a reabilitação. Mesmo que a dor irradiada melhore rapidamente, o tratamento não termina na cirurgia. A fase de recuperação inclui orientação de postura, progressão de movimentos, fortalecimento e, em muitos casos, fisioterapia.
Primeiras horas
Em muitos pacientes, já é possível levantar e caminhar com cuidado no mesmo dia, conforme orientação médica.
Primeiros dias
O foco costuma ser controlar o desconforto, proteger a cicatrização e voltar gradualmente às atividades leves.
Reabilitação
Fisioterapia e fortalecimento ajudam a recuperar função, melhorar o controle muscular e reduzir risco de novas crises.
Quais são os riscos e dúvidas comuns sobre o procedimento
Como qualquer cirurgia, a endoscopia de coluna também tem riscos. Eles precisam ser discutidos de forma individual com o especialista, levando em conta a condição tratada, o estado de saúde do paciente e a complexidade do caso.
Entre as dúvidas mais comuns, uma das principais é se a hérnia pode voltar. A resposta é sim: existe possibilidade de recidiva, como também ocorre em outras técnicas cirúrgicas. Isso não significa necessariamente que será preciso operar novamente, mas exige acompanhamento.
Outra dúvida frequente é se a incisão pequena torna a cirurgia “simples”. Não. O fato de o corte ser menor não muda a necessidade de indicação correta, planejamento e execução cuidadosa.
O maior erro é tratar a endoscopia como se fosse uma solução universal. A escolha certa continua sendo individualizada.
Perguntas frequentes sobre endoscopia de coluna
Endoscopia de coluna é indicada para toda hérnia de disco?
Não. A indicação depende da localização da hérnia, do tipo de compressão, dos sintomas, do exame físico e da resposta ao tratamento conservador. Nem toda hérnia precisa de cirurgia, e nem toda cirurgia precisa ser feita por endoscopia.
O corte é realmente pequeno?
Sim. A técnica usa uma incisão pequena, geralmente de poucos milímetros. Mas o que mais importa não é o tamanho do corte em si, e sim a capacidade de tratar corretamente a causa da compressão nervosa.
O paciente fica internado?
Muitos pacientes recebem alta no mesmo dia ou no dia seguinte. Isso varia conforme o procedimento realizado, a resposta clínica e a avaliação da equipe médica.
A recuperação é sempre rápida?
Em geral, ela tende a ser mais rápida do que em cirurgias abertas tradicionais, mas cada caso tem seu próprio ritmo. Tipo de lesão, idade, condição física e reabilitação influenciam diretamente.
A endoscopia de coluna substitui todas as outras cirurgias?
Não. Ela é uma excelente opção para casos selecionados, mas não serve para toda doença da coluna. Existem situações em que outras técnicas oferecem resultado mais adequado e seguro.
Quem tem dor lombar já deve pensar em endoscopia?
Não. Dor lombar é um sintoma com várias causas. Antes de falar em cirurgia, é preciso entender o diagnóstico, avaliar se existe compressão nervosa e verificar se o tratamento conservador foi conduzido adequadamente.
Conclusão
A endoscopia de coluna representa um avanço importante no tratamento cirúrgico de algumas doenças da coluna, especialmente nos casos em que existe compressão nervosa bem definida e indicação adequada.
O maior benefício da técnica está na possibilidade de tratar o problema com um acesso menor, menos agressão aos tecidos e, em muitos pacientes, uma recuperação mais confortável. Ao mesmo tempo, é fundamental entender que ela não substitui todas as outras abordagens e não deve ser tratada como solução universal.
O que realmente faz diferença é o diagnóstico correto, a escolha da técnica apropriada e um plano de tratamento individualizado.
Se você sente dor na coluna e isso tem impactado sua rotina, uma avaliação especializada pode ajudar a identificar a causa e definir o melhor tratamento. Em Ribeirão Preto, o acompanhamento com ortopedista especialista em coluna é fundamental para um diagnóstico preciso e uma abordagem adequada.
Está com dor na coluna ou suspeita de hérnia de disco?
Uma avaliação especializada é o primeiro passo para entender a causa da dor, confirmar o diagnóstico e definir o tratamento mais adequado para o seu caso.
Agendar consultaFontes confiáveis
-
American Academy of Orthopaedic Surgeons (AAOS) – Endoscopic Diskectomy
https://orthoinfo.aaos.org/en/treatment/endoscopic-diskectomy/ -
American Academy of Orthopaedic Surgeons (AAOS) – Minimally Invasive Spine Surgery
https://orthoinfo.aaos.org/en/treatment/minimally-invasive-spine-surgery/ -
American Association of Neurological Surgeons (AANS) – Minimally Invasive Spine Surgery
https://www.aans.org/patients/conditions-treatments/minimally-invasive-spine-surgery/ -
NHS – Lumbar decompression surgery
https://www.nhs.uk/tests-and-treatments/lumbar-decompression-surgery/ -
Sociedade Brasileira de Coluna (SBC)
https://www.coluna.com.br/ -
Sociedade Brasileira de Coluna (SBC) – Nota de Esclarecimento sobre Endoscopia da Coluna
https://www.coluna.com.br/post/nota-esclarecimento-endoscopia-da-coluna