A pergunta que mais aparece no consultório depois do diagnóstico costuma ser direta: “eu vou precisar operar?”. E a resposta, na maioria das vezes, é não como primeira opção.
A cirurgia para hérnia de disco não depende apenas do que apareceu na ressonância. O que realmente orienta a conduta é a combinação entre sintomas, exame físico, impacto na rotina e sinais neurológicos.
Isso significa que duas pessoas podem ter exames parecidos e receber recomendações diferentes. Uma pode melhorar com tratamento clínico. Outra pode precisar de uma abordagem mais rápida porque existe perda de força, piora progressiva ou compressão neural importante.
O que é hérnia de disco
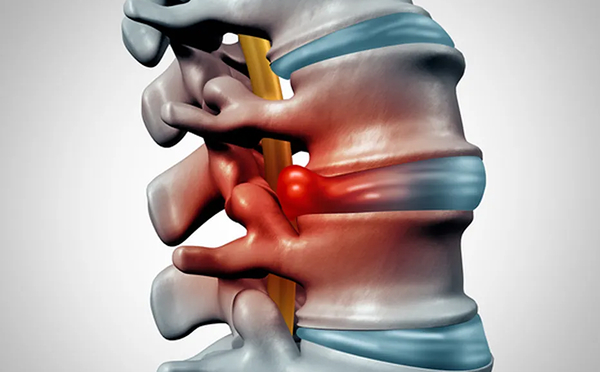
Entre uma vértebra e outra existe o disco intervertebral, uma estrutura que funciona como amortecedor da coluna. Ele ajuda a distribuir carga, absorver impacto e permitir movimento.
A hérnia de disco acontece quando esse disco sofre uma lesão ou um processo de desgaste e parte do seu conteúdo se desloca. Dependendo da direção desse deslocamento, pode haver irritação ou compressão de raízes nervosas próximas.
Quando isso acontece, o paciente pode sentir dor na lombar ou no pescoço, dor irradiada para perna ou braço, formigamento, dormência e, em alguns casos, perda de força.
Fonte: inserir posteriormente
A resposta curta: não, nem toda hérnia de disco precisa de cirurgia
Na maioria dos pacientes, a cirurgia não é a primeira etapa do tratamento. Muitos quadros melhoram com medicação, fisioterapia, reabilitação, ajuste de atividades e controle da dor.
Isso acontece porque a evolução natural da hérnia pode ser favorável. Em vários casos, a inflamação ao redor do nervo reduz, os sintomas ficam mais controlados e o paciente volta a funcionar bem sem necessidade de operação.
Nem todo exame igual gera a mesma conduta
O que define o tratamento não é só a imagem, mas a relação entre sintomas, exame físico e limitação funcional.
Dor não significa cirurgia imediata
Mesmo quando a dor é forte, ainda pode haver espaço para tratamento clínico bem conduzido antes de pensar em operar.
Há casos que melhoram sem operar
Muitos pacientes apresentam melhora importante com medidas conservadoras e acompanhamento adequado.
Cirurgia tem indicação certa
Quando ela é necessária, normalmente existe um motivo clínico claro para isso.
Quando a cirurgia para hérnia de disco começa a ser considerada
A cirurgia entra mais fortemente na conversa quando o problema deixa de ser apenas doloroso e passa a comprometer função, evolução neurológica ou qualidade de vida de forma persistente.
De maneira geral, alguns cenários aumentam a chance de indicação cirúrgica:
- Dor irradiada intensa e persistente, como a ciática, mesmo após tratamento adequado
- Perda de força muscular em perna ou braço
- Piora neurológica progressiva
- Limitação importante para caminhar, sentar, dormir ou trabalhar
- Falha do tratamento conservador após período bem conduzido
Em outras palavras, a cirurgia não costuma ser indicada apenas porque a ressonância mostrou uma hérnia. Ela passa a fazer sentido quando existe correlação real entre exame, sintomas e impacto funcional.
Quando a perda de força muda o caso
Sentir dor é uma coisa. Começar a perder força é outra. Quando o nervo comprimido passa a comprometer a força muscular, o caso ganha outro peso e precisa ser reavaliado com mais rapidez.
Esse é um dos sinais mais importantes na tomada de decisão, porque a preocupação deixa de ser só aliviar a dor e passa a incluir proteção da função neurológica.
Sinais de alerta que merecem avaliação rápida
Nem toda hérnia é uma urgência, mas alguns sinais não devem ser ignorados.
Fraqueza progressiva
Principalmente quando o paciente começa a notar dificuldade para subir escadas, apoiar o pé ou sustentar objetos.
Dificuldade crescente para andar
Pode indicar piora da compressão neural ou comprometimento funcional mais importante.
Alteração urinária ou intestinal
Quando associada ao quadro, exige avaliação médica sem demora.
Dormência em região íntima
É um achado que merece atenção imediata porque pode estar ligado a compressões mais graves.
Quando o tratamento clínico costuma fazer mais sentido
Se o paciente está neurologicamente estável, sem perda progressiva de força e sem sinais de urgência, normalmente o tratamento começa de forma conservadora.
Isso pode incluir medicação para controle da dor, fisioterapia, orientação postural, ajustes na rotina e reabilitação. Em alguns pacientes, esse caminho é suficiente para aliviar os sintomas e devolver qualidade de vida.
Outro ponto importante é que o tratamento conservador não significa simplesmente “esperar passar”. Ele precisa ser planejado e acompanhado para que seja realmente eficaz.
- Controle medicamentoso da dor e da inflamação
- Fisioterapia com foco em mobilidade e fortalecimento
- Reeducação de movimento e postura
- Adaptação de atividades do dia a dia
- Acompanhamento da evolução clínica
Como o diagnóstico deve ser feito do jeito certo
O diagnóstico começa na consulta, não no exame. O médico precisa entender onde dói, para onde a dor irradia, se há alteração de sensibilidade, reflexo ou força e qual é o impacto do quadro sobre a rotina do paciente.
Depois disso, exames como a ressonância magnética ajudam a confirmar a anatomia do problema. Mas a imagem só tem valor real quando conversa com a história clínica.
Um erro comum é tratar o laudo em vez de tratar o paciente. Em coluna, isso pode levar a conclusões precipitadas e até a decisões inadequadas.
Fonte: inserir posteriormente
Quais tratamentos podem ser indicados antes da cirurgia
Quando a cirurgia não é a primeira escolha, existem diferentes recursos que podem ajudar no controle do quadro.
Medicação
Ajuda a reduzir dor e inflamação nas fases em que os sintomas estão mais intensos.
Fisioterapia
Tem papel central na recuperação funcional, melhora do movimento e fortalecimento da musculatura de suporte.
Bloqueios e infiltrações
Podem ser considerados em casos selecionados, principalmente quando o objetivo é aliviar dor e facilitar reabilitação.
Reabilitação orientada
Faz diferença para que o paciente volte à rotina com mais segurança e menos sobrecarga.
O mais importante é entender que o melhor tratamento não é o mais agressivo. É o que faz sentido para o estágio do problema e para o perfil daquele paciente.
Como a cirurgia para hérnia de disco mudou
Muita gente ainda associa cirurgia de coluna a cortes grandes e recuperação longa. Só que a cirurgia para hérnia de disco evoluiu bastante com o tempo.
Hoje existem técnicas menos agressivas em casos selecionados, incluindo abordagens minimamente invasivas e endoscópicas. Isso não quer dizer que toda hérnia seja tratada da mesma forma, mas mostra que a cirurgia moderna é mais precisa e individualizada do que muita gente imagina.
Cirurgia aberta e cirurgia minimamente invasiva são iguais?
Não. A escolha depende do tipo de hérnia, da localização, do grau de compressão, da anatomia do paciente e da estratégia mais adequada para resolver o problema com segurança.
Em alguns pacientes, a abordagem minimamente invasiva pode trazer vantagens. Em outros, a cirurgia aberta continua sendo a melhor indicação. Não existe uma técnica universalmente “melhor” fora do contexto clínico.
Perguntas frequentes sobre hérnia de disco e cirurgia
Toda hérnia de disco precisa de cirurgia?
Não. A maioria dos casos não é tratada com cirurgia como primeira opção. Muitos pacientes melhoram com medidas clínicas e reabilitação.
Se a dor está forte, isso significa que eu preciso operar?
Não necessariamente. A intensidade da dor, sozinha, não define cirurgia. É preciso avaliar duração, resposta ao tratamento, exame físico e presença de sinais neurológicos.
Perda de força muda a urgência da avaliação?
Sim. A perda de força é um sinal importante porque pode indicar compressão nervosa relevante e necessidade de reavaliação mais rápida.
Quem tem hérnia de disco pode melhorar sem operar?
Sim. Muitos pacientes apresentam boa evolução com tratamento conservador e acompanhamento adequado.
Como saber se minha hérnia realmente está causando meus sintomas?
Isso depende da correlação entre a consulta, o exame físico e os achados dos exames de imagem. O laudo, isoladamente, não responde essa pergunta.
Conclusão
Hérnia de disco não é sinônimo de cirurgia. Em muitos pacientes, o tratamento inicial é clínico e a evolução pode ser boa sem operação. A cirurgia costuma ser discutida quando há falha do tratamento conservador, dor irradiada persistente, perda de força, piora neurológica ou sinais de urgência.
O mais importante é não decidir apenas com base no medo ou no laudo da ressonância. Se a dor na coluna, o formigamento, a ciática ou a fraqueza têm afetado sua rotina, uma avaliação especializada pode ajudar a entender a causa e definir o melhor caminho de tratamento.
Está com dor na coluna ou suspeita de hérnia de disco?
Uma avaliação especializada ajuda a entender se o caso pode ser tratado clinicamente ou se existe indicação para uma abordagem mais avançada.
Agendar consulta pelo WhatsApp



Respostas de 12
Alright people, ckcbetlogin is the place to be. Very enjoyable and easy to use and no issues so far. Check it out for yourself at ckcbetlogin!
Heard whispers about lucky cola agent vip. Is it really worth climbing the ranks? Better perks, better commissions? Need some insider info!
Play City? Oh, you mean Playcity Casino? Yeah, it’s pretty alright! Just a heads up for anyone searching! Good selection of games too! Worth a look and a potential play! play city
Anyone got a ‘code b29’ I can snag? Always on the hunt for extra goodies! This site seems to keep them updated though!code b29
Need the inside scoop on kqbd Macau scores? I know the feeling! This is where I check in kqbd ma cao. Good luck with your bets.
Best place to find ‘kèo ma cao 7m’ odds? I always check this site myself. Give it a look and see what you think: kèo ma cao 7m
Hey, I’ve been looking for fresh “ok win gift code today” and hope they really work. Fingers crossed!
Trying my luck with “one789/ld789” heard through the grapevine it’s a good spot. Let’s see if the rumors are true.
Looking for new online game platforms, anyone had good expereinces with”plataformadejogos“? Share the opinions!
Gameistanpkrgame, not gonna lie, had a good time. The interface is pretty smooth, and they’ve got a decent selection. Solid spot to chill and play.
Howdy folks, gave vn58ibet a whirl earlier. Seemed alright, decent selection. Check out vn58ibet if you’re hunting for a new bookie.
Casinob777 is worth a look. Good range of games, seems above board. Head over to casinob777 and have a gander yourself.